Tema 5. Transporte de gases en sangre
El sistema de transporte de los gases en sangre constituye el objetivo último de la función respiratoria y aunque no es realizado estrictamente hablando por el aparato respiratorio sino por la sangre y el aparato cardiovascular, se constituye en el cumplimiento correcto del objetivo de aportar O2 a los tejidos para poder realizar sus procesos metabólicos y eliminar el CO2 producido.
Existen dos formas de transporte de gases en sangre:
- En forma disuelta siguiendo la ley de Henry.
- En forma combinada.
5.1 Transporte de O2
El O2 que difunde desde los alvéolos a la sangre capilar, se disuelve en el plasma. En esta forma disuelta se transportan 0,3 ml de O2/100 ml sangre Esta cantidad es muy baja e insuficiente para cubrir las necesidades del organismo, que en reposo se sitúan ya en unos 250 ml de O2/minuto. Aunque su valor es pequeño, sin embargo cumple una función importante, ya que determina la pO2 en plasma de la que dependerá la forma fundamental de transporte.
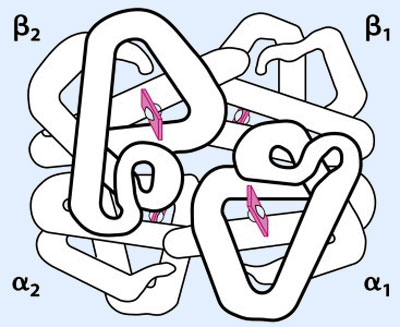
El principal sistema de transporte de O2 (98%) es combinado con la hemoglobina, de esta forma se transportan 20 ml de O2/100 ml sangre.
Cuando el oxígeno se une a la hemoglobina, se forma la oxihemoglobina (HbO2), mientras que la forma desoxigenada se llama desoxihemoglobina (Hb). La unión del oxígeno a la hemoglobina es reversible y depende de la presión parcial de oxígeno en la sangre es decir del oxígeno que va en disolución.
La saturación de la hemoglobina es la proporción porcentual entre el contenido de oxígeno y la máxima capacidad de unión. La sangre arterial está habitualmente saturada con oxígeno al 97%, mientras que la sangre venosa lo está al 75%.
5.2 Curva de disociación de la hemoglobina
La relación entre la presión parcial de O2, la saturación de la Hb por oxígeno o cantidad de oxígeno transportado, se representa gráficamente mediante la curva de disociación. La forma sigmoide de la curva se debe a que la afinidad de la hemoglobina por el oxígeno no es lineal o uniforme, sino que varía en función de cuál sea la presión parcial de oxígeno.
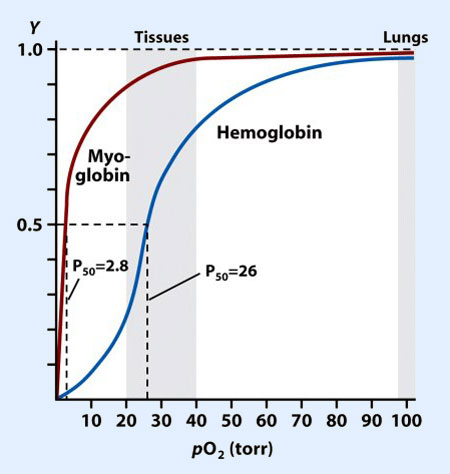
El grado de afinidad de la hemoglobina por el oxígeno puede estimarse a través de un parámetro denominado P50, o presión parcial de oxígeno necesaria para saturar el 50% de la hemoglobina con oxígeno, se sitúa en 27 mm Hg.
Cualquier cambio en la afinidad de la hemoglobina por el oxígeno, se traducirá en un desplazamiento de la curva hacia la izquierda o hacia la derecha. Un desplazamiento hacia la izquierda supone un aumento de la afinidad (o descenso de la P50) y un desplazamiento hacia la derecha supone una disminución de la afinidad (o aumento de la P50).
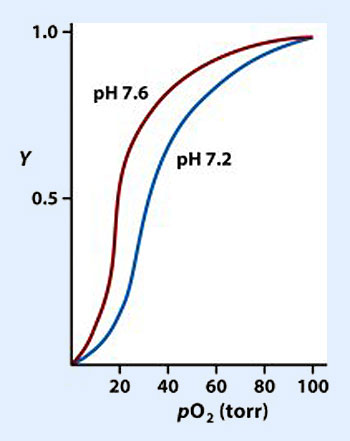
Los factores más importantes que afectan a la curva de disociación de la hemoglobina son:
- Presión parcial de anhídrido carbónico en sangre (pCO2), el aumento de la concentración de CO2 disminuye la afinidad de la hemoglobina por el oxígeno y produce un desplazamiento de la curva hacia la derecha.
- pH, el incremento de la concentración de hidrogeniones o descenso del pH provoca un desplazamiento de la curva hacia la derecha. Este factor está ligado al anterior ya que el incremento de pCO2 por acción de la anhidrasa carbónica produce un aumento de H+ que son los que al fijarse a la hemoglobina disminuyen su afinidad. Este efecto se denomina "efecto Bohr".
- Temperatura corporal, el aumento de la temperatura provoca un desplazamiento de la curva hacia la derecha.
- 2,3-difosfoglicerato (2,3-DPG), esta molécula es un metabolito intermediario de la glucólisis anaerobia del eritrocito, y su concentración aumentada desplaza la curva hacia la derecha, favoreciendo la liberación de oxígeno a los tejidos.
- El monóxido de carbono (CO) se une a la hemoglobina mediante una reacción reversible similar a la que realiza con el O2, ya que ocupan el mismo lugar. El compuesto formado se denomina carboxihemoglobina, y la cantidad formada depende de la presión parcial de monóxido de carbono. El monóxido de carbono es 210 veces más afín por la hemoglobina que el oxígeno; de esta forma, mínimas concentraciones de CO en el aire respirado, saturarán grandes proporciones de hemoglobina, impidiendo el transporte de O2.
5.3 Transporte de CO2
|
|
% arterial |
% venoso |
% medio |
|
Disuelto |
5,5 |
5,8 |
5 |
|
Carbamino-Hb |
4,9 |
7,2 |
5-10 |
|
HCO3– |
89,6 |
87 |
80-90 |
|
Total |
490 ml/l sangre |
535 ml/l sangre |
|
La mayor parte del CO2 transportado en sangre proviene del metabolismo celular, que en condiciones basales o de reposo forma 200 ml/minuto.
Existen varias formas de transporte para el CO2:
- En forma disuelta al igual que el O2. Se solubiliza siguiendo la ley de Henry encontrándose 2,9 ml de CO2/100 ml de sangre. Al ser un gas mucho más soluble que el O2 las cantidades son comparativamente mayores que en éste.
- En forma combinada: aproximadamente un 10% del CO2 es transportado en forma de compuestos carbamínicos al combinarse con los grupos amino-terminales de las proteínas, al ser la hemoglobina la proteína mayoritaria la reacción (sin acción enzimática) que tiene lugar es la siguiente: Hb-NH2 + CO2 Æ Hb-NHCOOH o carbamino-hemoglobina.
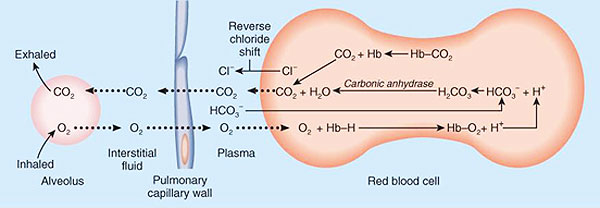
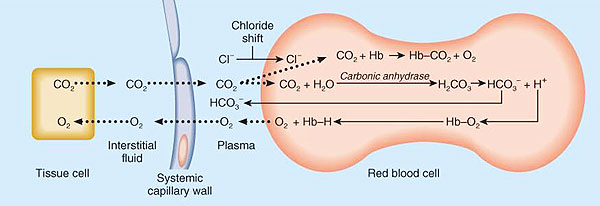
- La mayor parte del CO2 difunde hacia el interior del hematíe. En el interior del mismo se combina con agua para producir ácido carbónico, que se disociará a continuación en hidrogeniones e ión bicarbonato según la siguiente reacción.
CO2 + H2 Æ H2CO3 Æ H+ + HCO3–
En la formación de bicarbonato participa el enzima anhidrasa carbónica, enzima que se encuentra tanto en el plasma como en el eritrocito, sólo que en éste último la concentración es mucho mayor y cataliza la reacción a una velocidad elevada, 0,1 segundos.
Aunque la formación de bicarbonato tenga lugar en el eritrocito, una vez formado se desplaza al plasma, siendo transportado en sus 3/4 partes como bicarbonato plasmático y sólo 1/4 permanece en el eritrocito. La mayor parte de CO2 es transportado de esta forma (80-90%).
5.3.1 Desviación del cloruro o efecto Hamburguer
El ión bicarbonato difunde hacia el plasma y, para mantener la neutralidad eléctrica, el ión cloruro (Cl–) difundirá hacia el interior del hematíe. Está facilitado por un intercambiador cloruro-bicarbonato situado en la membrana del hematíe.
5.3.2 Efecto Haldane o la influencia del oxigeno en el transporte de CO2
La cantidad de anhídrido carbónico transportado en sangre depende en primer lugar de la presión parcial existente y se representa gráficamente mediante una curva. Como en la curva de disociación de la hemoglobina también le afectan algunos factores. El más relevante es la presencia de oxígeno que desplazará la curva hacia la derecha, lo que se conoce como efecto Haldane (o efecto Christiansen-Douglas-Haldane).
Al ser el anhídrido carbónico 20 veces más soluble que el oxígeno, la sangre podrá captar y liberar grandes cantidades de CO2 con mínimos cambios en la presión parcial de este gas, lo cual facilitará el intercambio gaseoso y como se verá en capítulos posteriores el equilibrio ácido-básico del organismo.
Exchange of O2 and CO2 in pulmonary capillaries (external respiration).
Exchange of O2 and CO2 in systemic capillaries (internal respiration).
